- Share via
COLTON, Calif. — Los 28 pacientes habían acampado durante horas e incluso días en la sala de emergencias del Centro Médico Regional Arrowhead. Con más de 100 pacientes positivos al COVID-19 en el hospital, no había suficientes camas para pacientes hospitalizados.
En la unidad de cuidados intensivos (UCI) del cuarto piso, los enfermeros cansados atendieron a tres pacientes con COVID a la vez, en lugar de los dos habituales. Cinco enfermeros estaban enfermos y los encargados de programar al personal lo compararon con un juego de “Tetris”, acomodando a las personas donde pudieran.
Mientras tanto, a ocho millas de distancia esa mañana, un puñado de enfermeros de Arrowhead pidieron ayuda a la Junta de Supervisores del Condado de San Bernardino y advirtieron que el hospital administrado por el condado seguiría perdiendo enfermeros si algo no cambiaba.
Una de esas circunstancias sería bastante difícil de manejar para un hospital regional. Pero las tres a la vez se sintieron desastrosas.
El censo de COVID del hospital en el condado de San Bernardino casi se ha triplicado, de 398 antes de Navidad a 1.107 a partir del 13 de enero, según datos del condado. En su punto máximo en enero de 2021, cuando el virus provocó un aumento vertiginoso de las muertes, ese número se encontraba en 1.785.


La gran cantidad de miembros del personal de hospital que dieron positivo por el coronavirus en California recientemente llevó a los funcionarios de salud estatales a permitir que los trabajadores de la salud que están contagiados, pero son asintomáticos, regresen al trabajo mientras toman precauciones adicionales para evitar la propagación. Pero muchos funcionarios del hospital temen que eso pueda empeorar los problemas. Arrowhead todavía está sopesando si dar ese paso, uno que pocos podrían haber contemplado hace un año.
“Con el hecho de estar gravemente afectados como el año pasado y de que muchos de nuestros enfermeros se hayan ido, o hayan tomado permisos de trabajo, o estén agotados y se sientan un poco desanimados o abatidos... La moral del personal está en uno de los niveles más bajos que he visto”, comentó el Dr. Troy Pennington, médico de la sala de emergencias del hospital.
Pennington señaló que el aumento actual “se siente peor” que el invierno pasado. Sin embargo, en muchos sentidos, eso no debería ser así.
Experts say it’s a necessary solution to staffing shortages, yet many workers say the policy could be dangerous.
Hace un año, el COVID arrasó con California y gran parte de Estados Unidos cuando casi nadie estaba vacunado.
La variante Ómicron, aunque es muy contagiosa, también es generalmente menos grave que Delta. Sin embargo, el aumento actual, que abrumadoramente ha enfermado gravemente a los no vacunados, se ha aprovechado de varios factores que se han acumulado a medida que avanza la pandemia.
Con los trabajadores agotados yéndose en masa, los hospitales ya enfrentaban escasez de personal. Y la variante Ómicron es tan contagiosa que, aunque la vacuna ha protegido al personal de enfermedades graves, ha obligado a muchos a declararse enfermos.
“Hemos tenido más personas fuera debido al COVID durante este aumento que antes”, subrayó Pennington.
Officials are forecasting weeks of strain in hospitals even as there are glimmers of hope the Omicron wave may soon peak in the northern part of the state.
Más de dos docenas de personas esperaban en la sala de emergencias un martes reciente a que una enfermera los llamara por su nombre. Sufrían padecimientos que no tenían nada que ver con el COVID.
Aquellos con síntomas similares a los de la gripe fueron dirigidos a un remolque afuera, cerca del área de ambulancias. Los que no estaban gravemente enfermos serían enviados a casa.
En un cubículo gris detrás del mostrador de registro, Génesis Interiano, una enfermera certificada, colocó un brazalete de presión arterial alrededor del brazo de su paciente. Era su primer día en el trabajo. Celine Aragón, quien la estaba entrenando, se sentó cerca guiando a Interiano sobre las preguntas que debía hacerle al hombre.
Con todos los graduados de enfermería recién contratados, a Interiano aún no se le había asignado una persona permanente para su capacitación, dejando a Aragón que realizara esa tarea.
“Antes de que el COVID comenzara a aumentar nuevamente, los martes eran un poco más tranquilos”, mencionó Aragón. Se preguntó si la Guardia Nacional se presentaría en el hospital como lo hizo el año pasado.
“No sé si volverán a intervenir o no”, comentó. “Creo que definitivamente podría ayudarnos”.
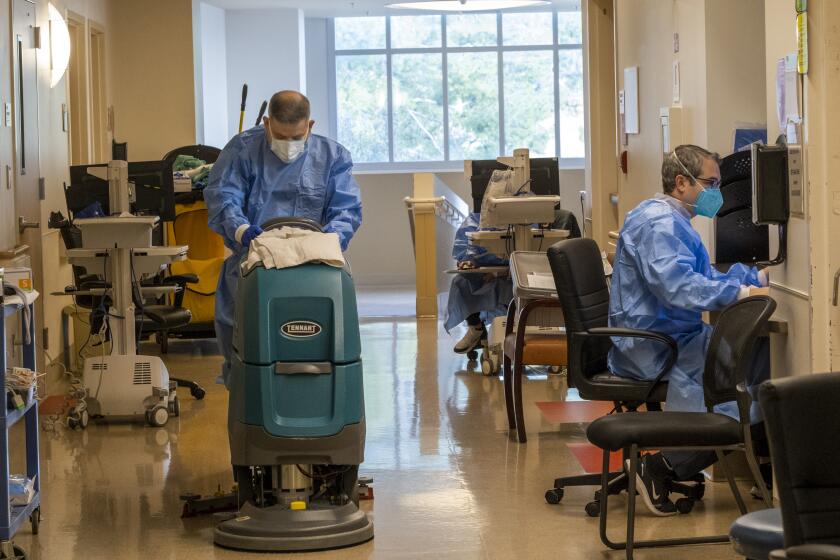
La sala de emergencias del hospital normalmente cuenta con 24 a 26 enfermeros, pero ha habido ocasiones en las que hay la mitad o menos, señaló Pennington. Algunos turnos nocturnos solo cuentan con nueve enfermeros.
En este turno de 12 horas, se asignó a Pennington para supervisar la unidad de traumatología y otros pacientes gravemente enfermos. Esa mañana, un médico de urgencias estaba enfermo con COVID.
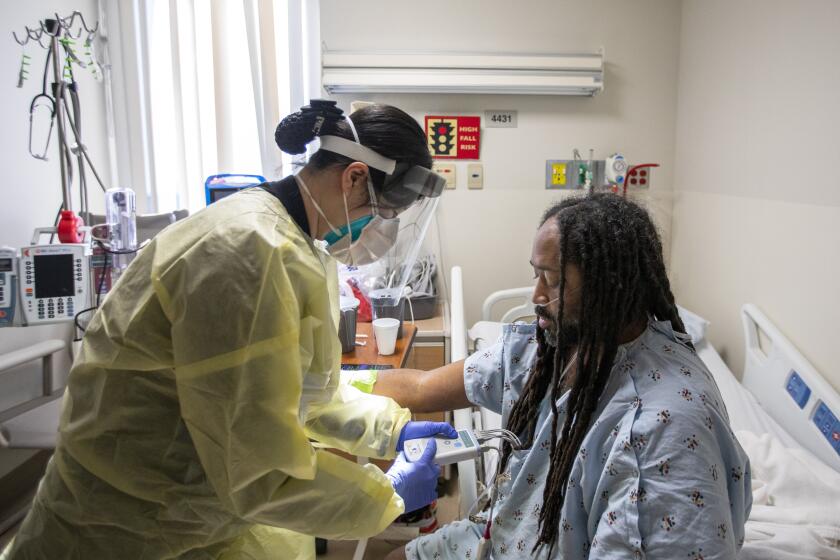
Mientras se movía a través de cada módulo (A, B, C y D), Pennington recibió una llamada telefónica sobre un paciente con leucemia y una solicitud de un médico para una segunda opinión. En la sala de emergencias, identificó a un individuo con síntomas de embolia, después de que un hombre de 47 años ingresó con debilidad en el lado izquierdo, incapacidad para caminar y dificultad para hablar.
En el módulo C, una paciente con oxígeno de alto flujo preguntó una y otra vez en español cuándo podía irse a casa. La mujer, admitida esa mañana con un nivel de oxígeno profundamente bajo, tuvo que ser ingresada, señaló Pennington.
Hubo pacientes con COVID que sufrieron grave falta de aliento e insuficiencia respiratoria. De los más de 100 pacientes con coronavirus en el hospital, alrededor del 70% no estaban vacunados.
“A veces, mi conversación con el médico de admisión de la UCI se reduce a una sola palabra: vacunado o no”, explicó Pennington. “Esa palabra, en ciertas ocasiones, transmite más información sobre el pronóstico que casi cualquier otra cosa”.
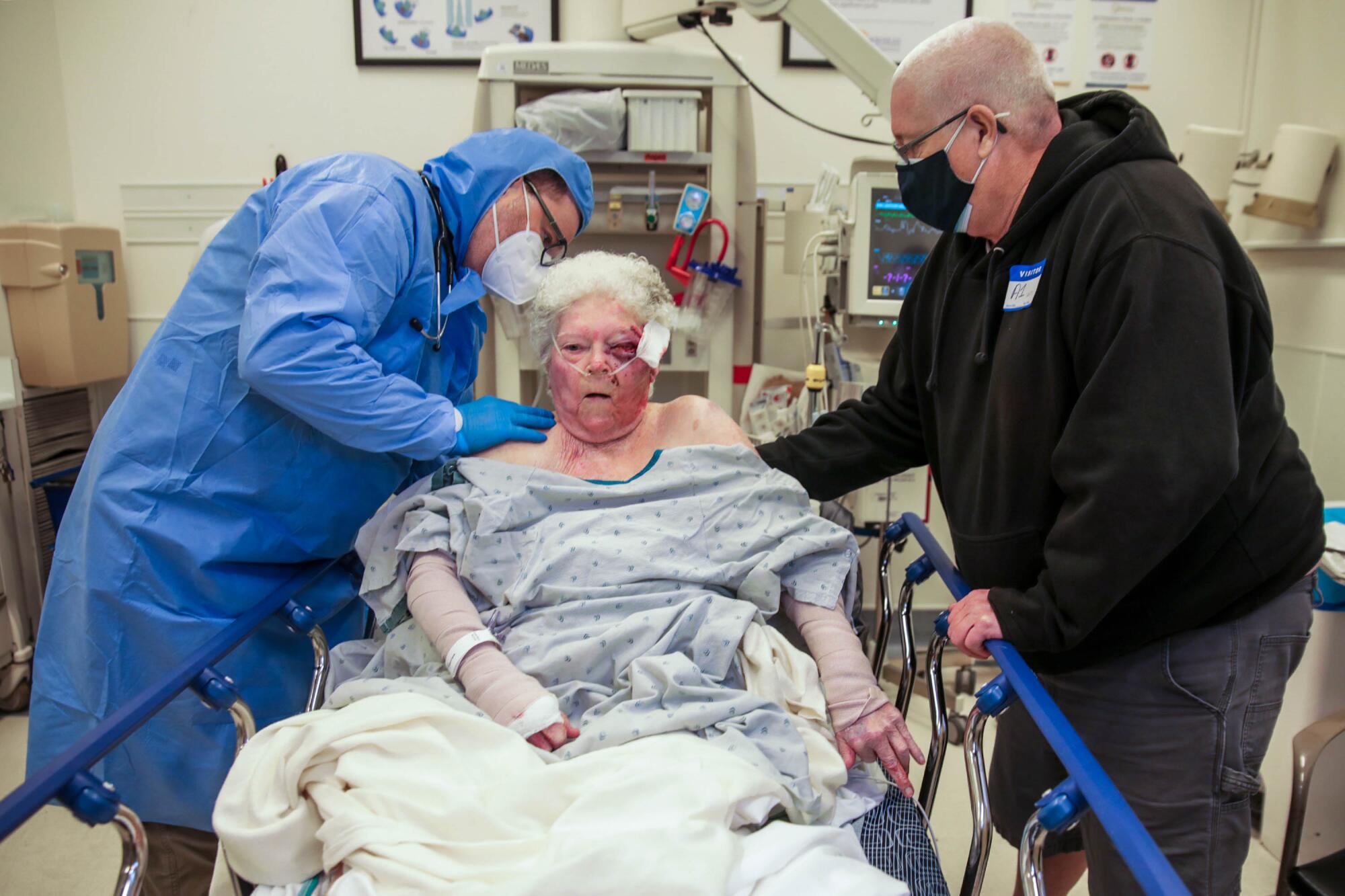
En la unidad de traumatología, Pennington le hizo preguntas a Scott Mehling sobre su madre, quien había sido llevada de urgencias al hospital en ambulancia después de que cayera de bruces sobre el piso de loseta.
Margaret Mehling tomaba anticoagulantes, lo que la ponía en mayor riesgo de hemorragia interna. La mujer de 85 años, que era negativa al COVID, debería ser observada durante las próximas 24 horas para asegurarse de que no sangrara.
“Es probable que se quede atrapada aquí porque no tenemos camas arriba”, señaló Pennington. “No tenemos ningún lugar para ponerla”.
Había alrededor de otros 30 pacientes en el departamento de emergencias esperando camas en el hospital. El lunes, ese número era de 44. Eso ejerce presión sobre los recursos y la capacidad de tratar a los pacientes que ingresan a la sala de urgencias.
Mientras tanto, se siente como un mundo diferente fuera del hospital, donde muchas personas parecen estar haciendo su vida, algo que la gente inoculada generalmente puede hacer con un riesgo considerablemente menor del virus.
“Caminas afuera y casi puedes olvidar que estamos en una pandemia”, explicó Pennington.
Pero la realidad, agregó, es que este no es el momento de hacer nada que pueda llevarte al hospital porque las esperas por sí solas pueden ser un castigo.
“Este no es un momento para tomar riesgos”, enfatizó. “Esas cosas que das por hecho, poder obtener una ambulancia rápidamente, poder entrar y ser atendido pronto en un departamento de emergencias, con frecuencia no suceden”.

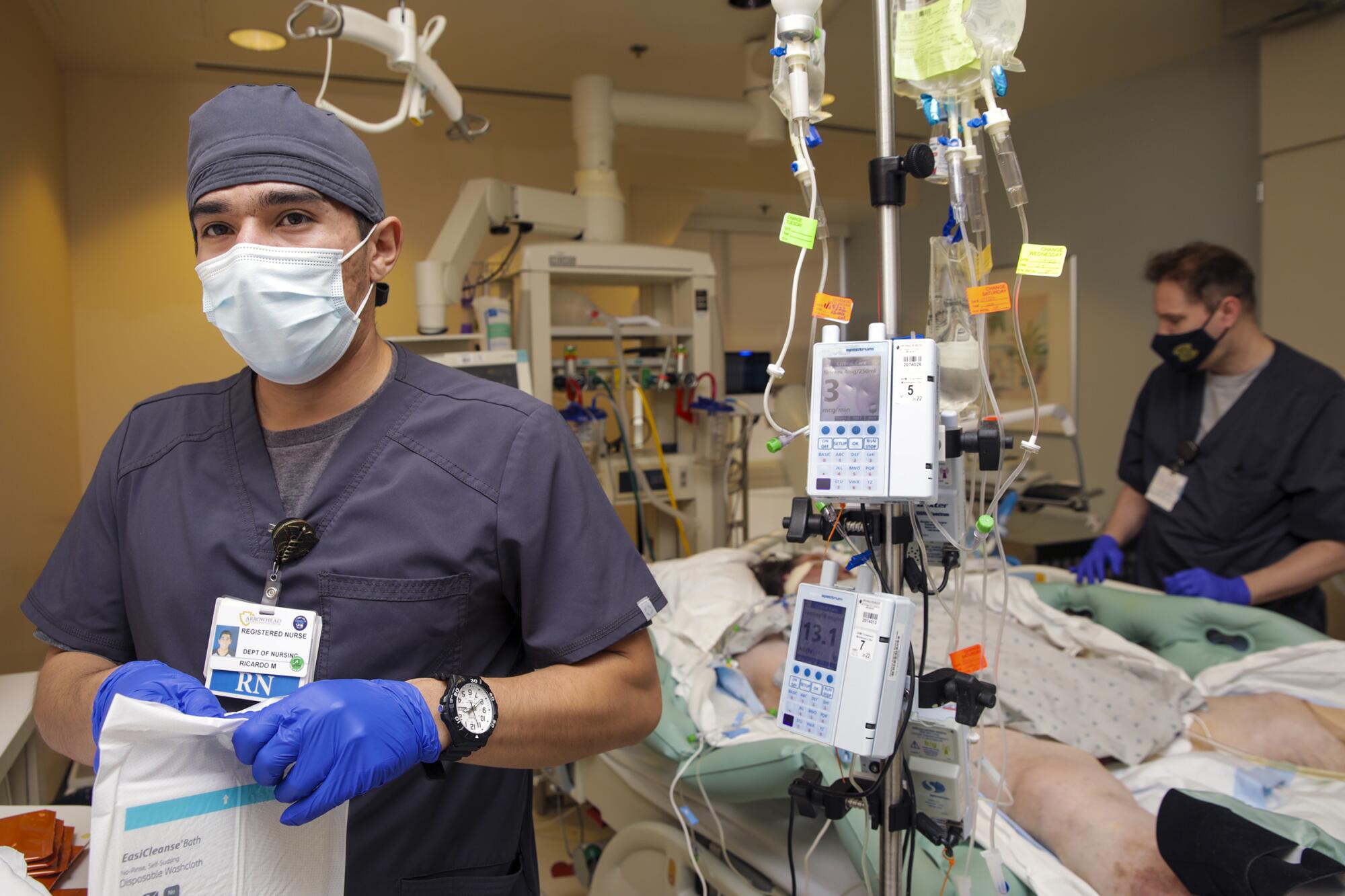
Arriba, en la UCI 4 Norte, había 15 pacientes con COVID y una cama disponible después de que un enfermo muriera esa mañana. El hospital instaló recientemente una segunda UCI para albergar a la abrumadora cantidad de pacientes con COVID.
En una de las habitaciones, Ricky Miranda conversó con un paciente que había ingresado el día anterior tras fracturarse la espalda en una caída. Cuando dio positivo por el coronavirus, fue trasladado a esta UCI antes de recuperarse lo suficiente como para ser dado de alta.
Miranda, quien se graduó de Cal State San Bernardino en mayo, fue contratado en octubre como parte de un grupo de enfermería de 61 personas. Terminaría su entrenamiento a fin de mes.
Por lo general, solo uno o dos aprendices ingresan a la UCI, pero con tantos puestos vacíos “estamos contratando cinco o seis a la vez”, mencionó Zorina Hernández, gerente de la unidad de cuidados intensivos. Comparó la programación de personal durante la oleada con un juego frustrante de “Tetris”.
“Nuestro personal está trabajando más, el doble de tiempo, horas extra, días extra solo para tratar de atender a los que están enfermos”, expuso Hernández. “Los está agotando”.
“Simplemente estamos siendo empujados a nuestro límite”, agregó la enfermera a cargo de la UCI, Beth Koelliker. “No podemos funcionar y cuidar a nuestra población normal con el COVID invadiendo y apoderándose de toda una UCI”.

Esas frustraciones hirvieron a fuego lento ese mismo día en la reunión de la Junta de Supervisores del condado el 11 de enero, donde algunos enfermeros de Arrowhead compartieron sus experiencias.
Francisco Amezcua, enfermero certificado en el departamento de emergencias del hospital, detalló la tensión causada por la escasez de personal y afirmó que “esto no solo causa un retraso en el tratamiento necesario, sino que también hace que el personal de enfermería trabaje con proporciones inseguras de pacientes”.
“La cuestión son las cantidades. Habrá errores, se retrasarán los tratamientos y ocurrirán muertes evitables”, subrayó Amezcua. “Por favor, considere que en cualquier momento este podría ser su ser querido”.
Si quiere leer este artículo en inglés, haga clic aquí.
Suscríbase al Kiosco Digital
Encuentre noticias sobre su comunidad, entretenimiento, eventos locales y todo lo que desea saber del mundo del deporte y de sus equipos preferidos.
Ocasionalmente, puede recibir contenido promocional del Los Angeles Times en Español.