Opinión: Estas son las siete etapas del COVID-19 severo
- Share via
Soy terapeuta respiratoria. Con la cuarta ola de la pandemia en pleno apogeo, alimentada por la variante Delta, la trayectoria de los pacientes que veo, desde el ingreso hasta los cuidados críticos, es demasiado familiar. Cuando se vacunan, lo más probable es que sus infecciones por COVID-19 terminen después de la fase 1. Ojalá fuera así para todos.
Vacúnese. Si decide no hacerlo, esto es lo que puede esperar si es hospitalizado por un caso grave de COVID-19.
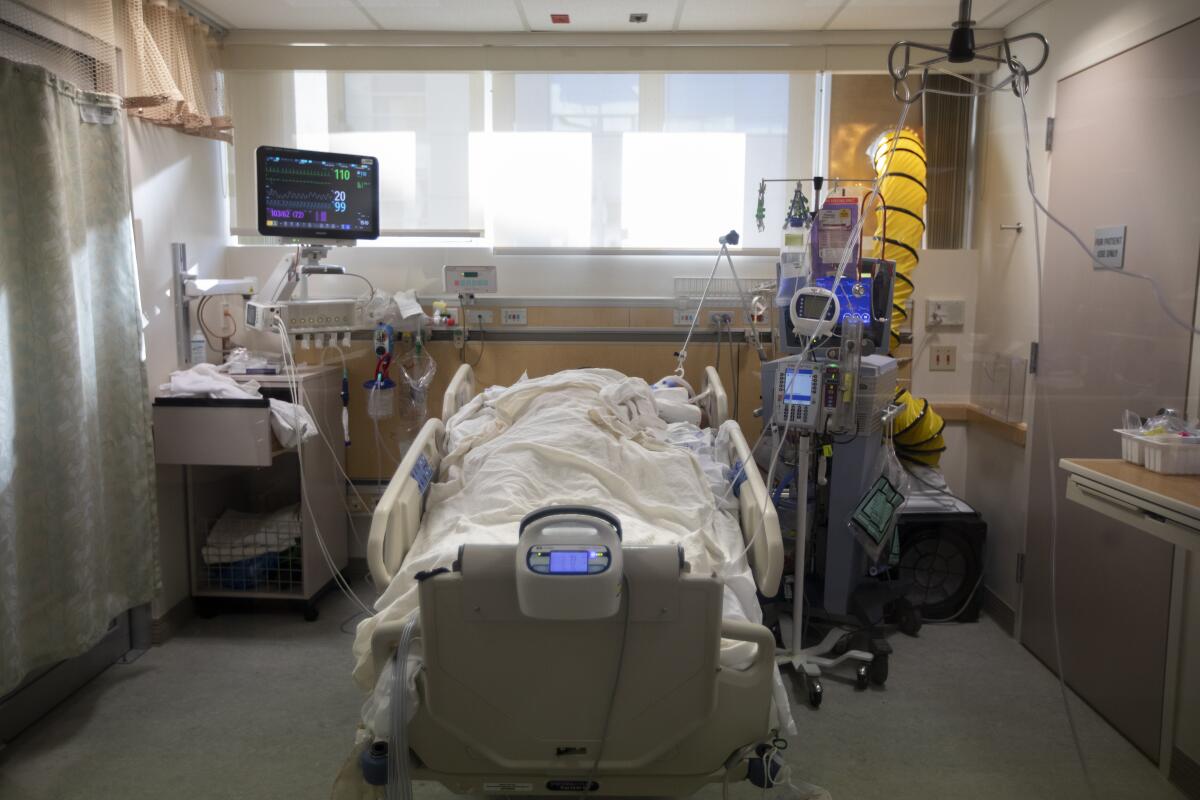
Fase 1. Usted ha tenido síntomas debilitantes durante unos días, pero ahora es tan difícil respirar que viene a la sala de emergencias. Su nivel de saturación de oxígeno nos indica que necesita ayuda, un flujo suplementario de 1 a 4 litros de oxígeno por minuto. Le ingresamos y empezamos a darle antivirales, esteroides, anticoagulantes o anticuerpos monoclonales. Pasará varios días en el hospital sintiéndose agotado, pero si podemos quitarle el oxígeno, le darán el alta. Sobrevivirá.
Fase 2. Cada vez le cuesta más respirar. “Una sensación de ahogo”, es como describen muchos pacientes el malestar. Los tratamientos broncodilatadores que le administramos le proporcionan poco alivio. Sus necesidades de oxígeno aumentan considerablemente, de 4 a 15 litros a 40 litros por minuto. Las pequeñas acciones como sentarse en la cama, se vuelven demasiado difíciles de hacer. Su saturación de oxígeno disminuye rápidamente cuando se mueve. Le trasladamos a la unidad de cuidados intensivos.
Fase 3. Está agotado por la hiperventilación para satisfacer la demanda de aire de su cuerpo. Le ponemos una ventilación no invasiva con “presión positiva”: una máscara grande y voluminosa que debe estar bien cerrada con velcro alrededor de la cara para que la máquina pueda ejercer una presión eficaz en los pulmones y abrirlos a fin de que reciba suficiente oxígeno.
Fase 4. Su respiración se vuelve aún más difícil. Podemos decir que está muy fatigado. Una extracción de sangre arterial confirma que el contenido de oxígeno en su sangre es críticamente bajo. Nos preparamos para intubarle. Si puede y si hay tiempo, le sugerimos que llame a sus seres queridos. Puede que sea la última vez que oigan su voz.
Le conectamos a un ventilador. Está sedado y paralizado, alimentado a través de una sonda de alimentación, conectado a un catéter Foley y a una sonda rectal. Le damos la vuelta a su cuerpo con regularidad, para que no le salgan llagas por la presión de la cama. Le bañamos y le mantenemos limpio. Le colocamos boca abajo para permitir una mejor oxigenación. Probamos terapias experimentales.
Fase 5. Algunos pacientes sobreviven a la fase 4. Lamentablemente, sus niveles de oxígeno y su estado general no han mejorado después de varios días con el respirador. Sus pulmones infestados de COVID necesitan ayuda y tiempo para curarse, algo que puede proporcionarle una máquina ECMO, pero, por desgracia, nuestro hospital comunitario no tiene esa capacidad.
Si se encuentra lo suficientemente estable, le trasladaremos a otro hospital para que reciba esa terapia. Si no, seguiremos tratándole lo mejor que podamos. Estamos faltos de personal y desbordados, pero siempre le daremos la mejor atención posible.
Fase 6. La presión necesaria para abrir los pulmones es tan alta que el aire puede filtrarse a la cavidad torácica, por lo que insertamos tubos para eliminarlo. Sus riñones no logran filtrar los subproductos de los medicamentos que le administramos continuamente. A pesar de los diuréticos, todo su cuerpo se hincha por la retención de líquidos, y necesita diálisis para ayudar a su función renal.
La larga estancia en el hospital y su sistema inmunitario deprimido le hacen susceptible a las infecciones. Una radiografía de tórax muestra la acumulación de líquido en los sacos pulmonares. También puede aparecer un coágulo de sangre. No podemos prevenir estas complicaciones en este momento; las tratamos a medida que se presentan.
Si su presión arterial cae de forma crítica, le administraremos vasopresores para que suba, pero su corazón puede detenerse. Tras varias rondas de reanimación cardiopulmonar, recuperaremos su pulso y su circulación. Pero pronto, su familia tendrá que tomar una decisión difícil.
Fase 7. Tras varias reuniones con el equipo de cuidados paliativos, su familia decide retirar los cuidados. Le extubamos, apagando la maquinaria respiratoria. Organizamos una última llamada de FaceTime con sus seres queridos. Mientras trabajamos en su habitación, oímos llantos y despedidas cariñosas. Nosotros también lloramos y le tomamos de la mano hasta su último aliento natural.
Llevo 17 meses en esto. No es más fácil. Mis historias sobre la pandemia rara vez terminan bien.
Karen Gallardo es terapeuta respiratoria en el Community Memorial Hospital de Ventura.
Suscríbase al Kiosco Digital
Encuentre noticias sobre su comunidad, entretenimiento, eventos locales y todo lo que desea saber del mundo del deporte y de sus equipos preferidos.
Ocasionalmente, puede recibir contenido promocional del Los Angeles Times en Español.



